Síndrome de Prader Willi
Esta síndrome descrita em 1956 é de origem genética localizada no cromossomo 15 ocorrendo no momento da concepção. Afeta meninos e meninas em um complexo quadro de sintomas, durante todas suas vidas, estes variando em presença e intensidade de indivíduo para indivíduo. Um diagnóstico precoce, antes da manifestação dos sintomas, principalmente a obesidade, tem trazido uma melhora na qualidade de vida dos portadores nos últimos anos. Mas ainda em caso de diagnósticos tardio, uma série de cuidados pode ser iniciados, retornando na qualidade de vida dos portadores.
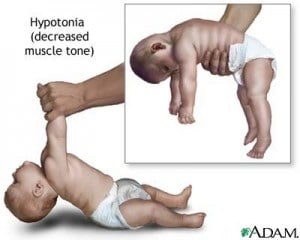
Bebês com Síndrome de Prader Willi (PWS) apresentam baixo Apgar ao nascer, dificuldade de sugar, choro fraco e são muito pouco ativos, dormindo a maior parte do tempo. Raramente conseguem ser amamentados. Seu desenvolvimento neuro-motor é lento, tardam a sentar, engatinhar e caminhar.
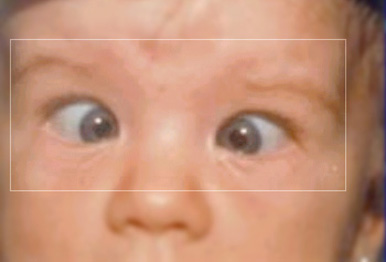
Os sintomas da síndrome variam de individuo para individuo e estão também associados ao ambiente em que este vive, aos estímulos e ao acompanhamento terapêutico e educacional que recebe, os principais sintomas são:
|
 |
A obesidade manifestada por muitos portadores é conseqüência de um consumo excessivo de calorias, pelo comportamento compulsivo em relação a comida, somado a fatores metabólicos e pouca atividade física.A fome constante é provavelmente causada por uma desordem do hipotálamo, no cérebro: durante uma refeição, a “mensagem” de saciedade não é processada. E se não controlado esse acesso a quantidade/composição da comida, o ganho de peso é rápido. Portadores desta síndrome, em geral, necessitam algum nível de assistência ou supervisão em sua alimentação, mesmo quando bem informados de sua condição de saúde. Diferentemente por exemplo de portadores de diabetes.
Muitos efeitos relacionados aos sintomas podem ser amenizados com um diagnóstico, que proporciona a chance de intervenções terapêuticas e educacionais; pelo conhecimento e compreensão da síndrome pela família que deve buscar estruturar um ambiente inclusivo, seguro, assistido e estimulador para o individuo se desenvolver; e por um acompanhamento de saúde e educação adequada.
Bibliografia:
-
PWS ASSOCIATION UK – Babies and children with Prader-Willi Syndrome 2001 – ISBN- 0 9521023 6 6
-
BALLONE, G.J. – Trastornos Alimentares, in. PsiqWeb , no endereço eletrônico < http://www.psiqweb.med.br/anorexia.html>, revisto em 2003.
-
ASOSIACION ESPANOLA PRADER-WILLI, Guía familiar y profesional del síndrome de PRADER-WILLI. Cada capitulo esta escrito por um especialista en el tópico. 400 p.; 2001.Fonte: http://www.fiocruz.br



Escreva um comentário